Обратный звонок
Вход в личный кабинет
Оставить свой отзыв
Задать вопрос
Кровь в кале


Кровь в кале что это такое?
Присутствие крови в кале является индикатором различных патологий ЖКТ и может свидетельствовать о нарушениях, связанных с повреждением слизистой оболочки пищеварительной системы.
Заметить присутствие крови человек может сам. Также включения обнаруживаются случайно при проведении лабораторных исследования кала. В случаях, когда кровь не видна, говорят о скрытом кровотечении. Если же пациент в состоянии заметить следы крови самостоятельно, это состояние определяют как явное.
Зачастую наличие проблемы выявляется при проведении планового медицинского обследования с помощью лабораторных тестов. Иногда, когда других проявлений болезни нет, единственный тревожный сигнал — это наличие крови в стуле.
Виды крови в кале
Причины крови в кале
Хотите, мы Вам перезвоним?

Распространенные связанные патологии
Присутствие крови в каловых массах может указывать на разнообразные патологии гастроэнтерологического и проктологического спектра. Наиболее распространены следующие заболевания:
Анальная трещина
Наличие кровяных следов в каловых массах часто бывает свидетельством анальной трещины, при которой люди называют конкретные симптомы:
- Болевые ощущения в прямой кишке в процессе и после испражнения.
- Выделение крови при испражнении, которое проявляется в форме капель на поверхности испражнений или как следы на туалетной бумаге.
В ходе медицинского осмотра доктор обнаруживает определённые патологические изменения около анального отверстия, что дает возможность поставить верный диагноз.
Геморрой
Геморрой представляет собой патологическое расширение геморроидальных узлов – венозных сплетений, которые находятся в анальном канале. Симптоматика этого заболевания достаточно характерная:- Набухание или выпадение внутренних геморроидальных узлов из анального отверстия при дефекации;
- Кровотечение при акте дефекации (смешивание ярко-красной крови с фекалиями, также возможно появление её в виде капель или вытекания без примесей испражнений);
- Образование увеличенных наружных геморроидальных узлов;
- Временами ощущения зуда и жжения около заднего прохода, выделения со слизью.
В ходе медицинского осмотра доктор обнаруживает определённые патологические изменения около анального отверстия, что дает возможность поставить верный диагноз.
Дивертикулярная болезнь
Это патология, характеризующаяся образованием мешочков (дивертикулов) в стенке кишечника. Эти мешочки чаще всего формируются в толстом кишечнике и могут быть результатом повышенного давления внутри пищеварительного тракта или слабости мышечной ткани кишечника на определённых участках. Симптоматика может отсутствовать или проявляться в виде болей в животе, изменении стула. В случаях серьезного течения заболевания наблюдаются кровянистые выделения различной окраски – от ярко-красной до темно-коричневой, порой с примесями тромбов. Такое кровотечение часто происходит без предвестников и не сопутствует другим проявлениям дивертикулёза.
Болезнь Крона
Представляет собой хроническое заболевание с рецидивирующим течением, поражающее различные участки ЖКТ. Клиническая картина этого недуга включает следующие симптомы:
- боли в области живота;
- повышение температуры тела;
- потеря веса;
- увеличение частоты дефекаций с возможным появлением кровяных примесей в стуле.
В ходе медицинского осмотра доктор обнаруживает определённые патологические изменения около анального отверстия, что дает возможность поставить верный диагноз.
Язвенный колит
Язвенный колит представляет собой длительное воспалительное заболевание, затрагивающее толстый кишечник, и проявляющееся в виде аутоиммунного воспаления его слизистой облочки. Ключевыми проявлениями этой патологии являются:
- наличие кровяных примесей в кале;
- частые непроизвольные позывы к испражнению;
- учащение актов дефекации за день;
- повышенная температура тела;
- снижение веса.
В ходе медицинского осмотра доктор обнаруживает определённые патологические изменения около анального отверстия, что дает возможность поставить верный диагноз.
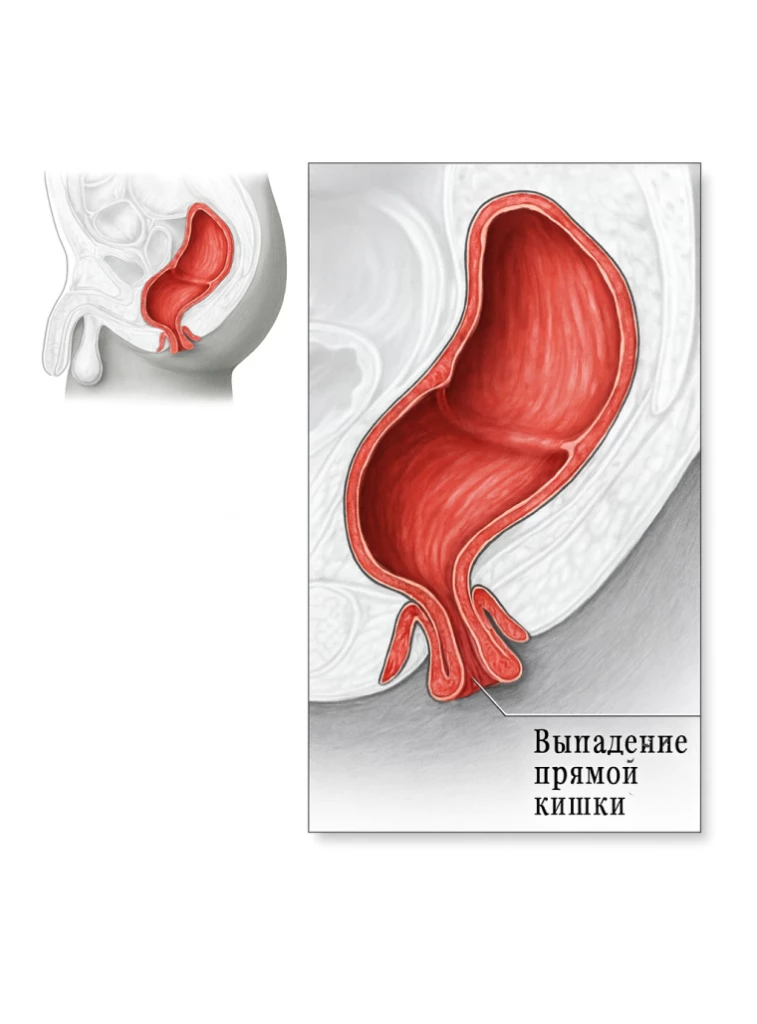
Выпадение прямой кишки
Пролапс прямой кишки – это выпадение данного органа через анальное отверстие. Среди клинических проявлений данного недуга можно назвать:
- недержание, либо запоры;
- выпадение кишечника через задний проход, которое может быть вправлено руками самостоятельно;
- ощущение не полностью опорожнённого кишечника после акта дефекации;
- кровотечение при испражнении вследствие повреждений слизистых областей прямой кишки.
Остроконечные кондиломы
Перианальная кондилома представляет собой остроконечное новообразование около ануса, которое возвышается над поверхностью кожи. Это состояние связано с инфекцией вирусом папилломы человека (ВПЧ). Типичные признаки данного заболевания:
- кровянистые выделения, напоминающие красные прожилки, могут появиться в процессе дефекации, если кондилома находится внутри прямой кишки и повреждается фекалиями;
- зуд, жжение и общий дискомфорт в районе возникновения кондиломы;
- чувство присутствия постороннего предмета в анальном проходе, если кондилома расположена внутри анального отверстия.
Рак кишечника
Это злокачественные новообразования, возникающие из эпителия слизистой оболочки. Вот перечень характерных признаков данной патологии:
- наличие в кале крови и/или слизи (это самый распространенный и ранний признак, наблюдающийся у 90% больных).
- тенезмы, подразумевающие ложное желание опорожнить кишечник, что может сопровождаться выходом крови, гноя или слизи.
- симптомы частичной непроходимости кишечника.
- резкая потеря веса тела.

Диагностика крови в кале
Кровь в кале – не самостоятельное заболевание, а признак, требующий проведения диагностики. Диагностика всегда начинает со сбора анамнеза и опроса пациента о его жалобах. Врач уделяет внимание таким аспектам, как:
- регулярность и консистенция стула;
- тип болевых ощущений в области живота (если они имеются);
- употребление медикаментов, включая нестероидные противовоспалительные препараты и антибиотики;
- недавние поездки за пределы региона или страны;
- наличие диагностированных опухолей или воспалительных процессов в ЖКТ;
- следы крови в фекалиях;
Далее следует этап объективного осмотра: специалист проводит пальпацию животной области для выявления болезненных участков. Затем осуществляется осмотр перианальной зоны. Врач изучает анальное отверстие на предмет геморроя, трещин, воспаления и наличие новообразований. Непременно выполняется пальцевое ректальное обследование.
Следующий этап – это лабораторная проверка: изучение состава кала и анализ крови помогает определить уровень анемии и выявить признаки инфекционных процессов.
После этого врач переходит к обследованию с помощью диагностических инструментов. Выбор метода диагностики определяется на основе предполагаемого заболевания у пациента:

- 1. Аноскопия представляет собой осмотр анального канала при помощи специализированного оптического устройства.
- 2. Ректороманоскопия применяется при предположении патологий прямой кишки. Этот метод позволяет провести осмотр на расстоянии 15-см от анального сфинктера сразу на первичном приеме.
- 3. Колоноскопия необходима для изучения толстого кишечника. Она требует специальной подготовки.
- 4. Гастроскопия используется для обнаружения язв и новообразований в верхних отделах пищеварительного тракта. Эти эндоскопические исследования играют ключевую роль при подозрении на онкологические заболевания, поскольку они позволяют получить биоматериал для проведения анализа. Кроме того, в случаях обнаружения кровоточащих сосудов диагностическая процедура может перейти в лечебную для остановки кровотечения.
- 5. УЗИ — это безболезненный не инвазивный способ оценки размеров, формы внутренних органов, выявления новообразований и состояния окружающих лимфатических узлов.
При необходимости могут быть назначены дополнительные процедуры или консультации со специалистами узкого профиля.

Наличие крови в стуле часто служит первым признаком проблем с желудочно-кишечным трактом. Зачастую это может быть вызвано запорами. Чтобы кишечник работал как нужно, важно придерживаться определенной диеты. Рекомендуется употреблять больше продуктов, содержащих клетчатку, например, пшеничные отруби, которые способствуют удержанию воды в кишечнике и разжижению его содержимого. Норма потребления клетчатки составляет 20-25 граммов в день. Кроме того, нужно пить не менее 2 литров жидкости в день. Не следует игнорировать позывы к испражнению и откладывать посещение туалета. Лучше избегать использования туалетной бумаги, подмываться после испражнения, особенно если имеются геморрой или другие образования, подверженные повреждениям при дефекации. Следует помнить: любое кровотечение из прямой кишки – будь то единичный случай или постоянное появление крови – требует немедленного обращения за медицинской помощью.
Лутков Иван Викторович
Лечение крови в кале
Терапия состояний, характеризующихся наличием крови в стуле, направлена на две главные задачи:
- прекращение кровотечения;
- устранение возникших осложнений.
Для остановки кровотечения первоначально применяют медикаментозное лечение. Назначаются лекарства для усиления коагуляции крови, рекомендуется ограничить прием пищи и пить холодную воду. В случаях неэффективности консервативных методов, прибегают к хирургическому методу остановки кровотечения.
Последующая терапия фокусируется на предотвращении повторного кровотечения. Для лечения язвы используют антибактериальные и антисекреторные средства. При геморрое применяют венотонизирующие препараты. Для анальной трещины – средства, способствующие заживлению и так далее.
В ряде случаев профилактика сводится только к оперативному вмешательству: удалению полипов или опухолей, иссечению незаживающих трещин и так далее. Одно из распространенных последствий кровопотери – это падение уровня гемоглобина, поэтому в течение одного месяца проводят лечение анемии. При развитии геморрагического шока необходимо восстанавливать объём циркулирующей крови и корректировать работу жизненно важных органов.
Осложнения
Любые потери крови, даже небольшие, оказывают неблагоприятное воздействие на здоровье человека. Продолжительное присутствие крови в стуле может привести к следующим последствиям:
- Развитие анемии из-за нехватки железа;
- Дефицит витаминов и других питательных веществ вследствие ухудшения их абсорбции;
- Потеря веса тела;
- Образование фистул в аноректальной зоне.
Если основной причиной кровотечения является рак, то игнорирование необходимости лечения может спровоцировать распространение опухолевых клеток, образование язв и других серьёзных осложнений. Также существует высокий риск появления такого состояния как кишечная непроходимость.
Вопрос-ответ
Конечно. Существуют обстоятельства, при которых заболевание, спровоцировавшее появление кровяных примесей, не является опасным для жизни. Это может быть связано, например, с диагностированием анальной трещины или геморроя. Лечение этих патологий вполне можно проводить и в домашних условиях. Однако, только квалифицированный медицинский специалист способен точно определить причину недуга.
Повышенный риск развития рака кишечника связывают с питанием, в котором присутствует много мяса и жира, и отсутствием растительной клетчатки в питании. В качестве факторов, способствующих развитию данного заболевания, выступают употребление алкоголя, копченостей, фастфуда, полуфабрикатов, различных пищевых химических добавок, низкий уровень физической активности и ожирение. Ключевую роль здесь играет профилактическая диагностика рака. Также значимым является генетический аспект - наличие случаев рака или полипоза в семейной истории.
Министерство здравоохранения рекомендует выполнять проверку на присутствие крови в стуле не менее чем один раз каждые два года для людей в возрастной категории от 40 до 65 лет и ежегодно для лиц старше 66 лет.


