Обратный звонок
Вход в личный кабинет
Оставить свой отзыв
Задать вопрос
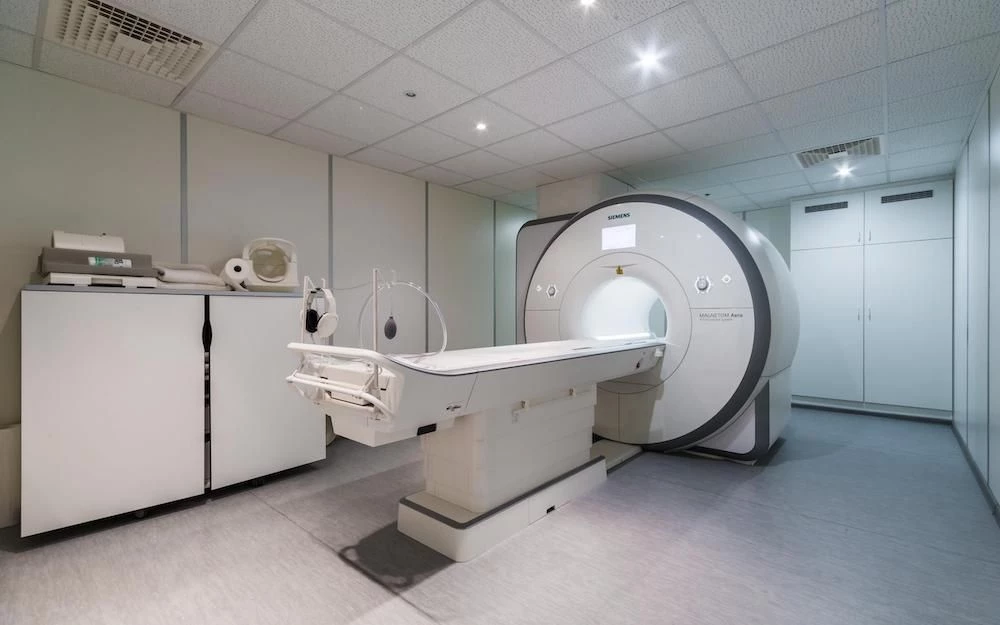
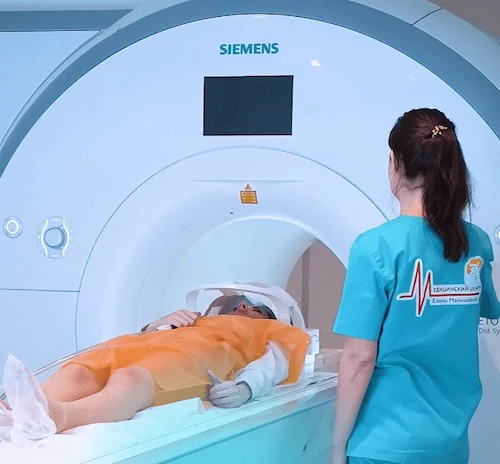
МРТ. Магнитно-резонансная томография – безопасный и информативный метод обследования. Применяется при подозрении на скрытые травмы, а также воспалительные, дегенеративные и опухолевые заболевания.
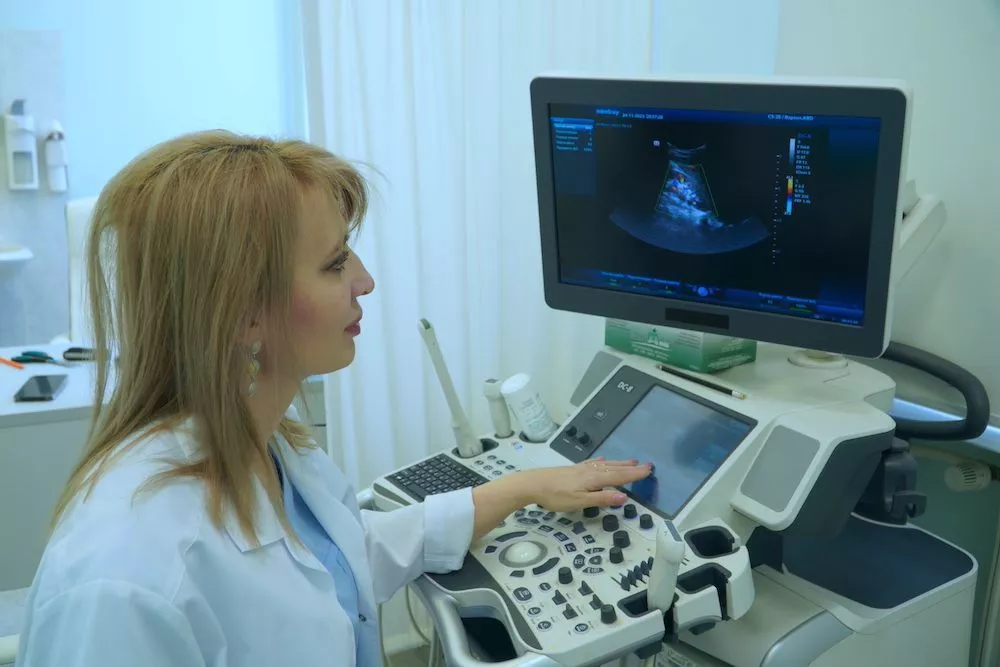
УЗИ. Назначается для обследования мягких тканей и суставов.
Пункция суставов. Врач-травматолог прокалывает суставную сумку тонкой иглой для забора экссудата с последующим лабораторным исследованием.
Артроскопия. Этот вид диагностики назначается для диагностики и лечения таких заболеваний, как остеохондрит, синовит, артрофиброз и др
Консервативная терапия. Травматолог-ортопед может назначить пациенту прием противовоспалительных, обезболивающих, иммуностимулирующих и других препаратов. Для лечения травм мягких тканей могут применяться мази. При заболеваниях суставов лекарственное средство может вводиться непосредственно в синовиальную сумку с помощью применением тончайших игл.
PRP-терапия. Аббревиатура обозначает использование собственной плазмы пациента, насыщенной тромбоцитами. Методика используется для лечения костно-мышечной системы с 70-х годов прошлого века. PRP терапия тазобедренного сустава — необходимая мера при дегенеративных, воспалительных процессах, которые разрушают хрящ, уменьшают объем синовиальной жидкости.
MST-терапия. Введение стромально-васкулярной фракции (или MST-терапия) – это инновационный метод лечения заболеваний суставов дегенеративного типа, который основан на использовании стволовых клеток, взятых у пациента. Этот метод терапии путем введения клеточной фракции запускает процесс восстановления поврежденных тканей сустава.
Ортезирование – использование технических средств реабилитации: корсетов, ортезов, реклинаторов, головодержателей, ортопедической обуви и др. Изделия предназначены для фиксации суставов, придания им неподвижности в период восстановления, а также для других целей: расслабления мышц, функциональной коррекции конечностей и пр. Многие медицинские приспособления изготавливаются индивидуально для каждого пациента.
Хирургическое лечение. Предполагает обработку ран, их дренирование и ушивание, проведение обезболивающих блокад при переломах или заболеваниях типа остеохондроза, устранение смещения кости при переломе, вправление вывихов, удаление новообразований и многое другое. Все манипуляции проводит квалифицированный хирург-травматолог.