Обратный звонок
Вход в личный кабинет
Оставить свой отзыв
Задать вопрос
Удаление косточек на ногах
Вальгусная деформация (Hallux valgus) – приобретенное нарушение, в результате которого образуется костный нарост, «шишка» или «косточка», на большом пальце с внешней стороны стопы. Причем, это не просто косметический дефект.
Заболевание приносит человеку дискомфорт, неудобства при ходьбе. Может возникать воспалительный процесс в суставе – бурсит. В этом случае пациенты жалуются на отечность, покраснение, болезненные ощущения (особенно при пальпации), ограничение подвижности.
Неврома Мортона – доброкачественное утолщение мягких тканей, окружающих межплюсневый нерв стопы. Чаще всего возникает между 2 и 3, а также 3 и 4 пальцами. Приводит к сдавлению нерва и появлению сильных болей в основании пальцев стопы.
Вовремя распознав вальгусную деформацию и неврому Мортона, на начальных стадиях, можно избежать их негативных последствий, сопутствующих нарушений, сложного оперативного лечения.

- Плоскостопие (продольное, поперечное, сочетанное);
- Генетическая предрасположенность (слабость костно-мышечного аппарата, особенности анатомии, строения костей);
- Ходьба в стягивающей узкой обуви на высоких каблуках (одна из основных причин появления «шишек» на ногах у женщин);
- Повышенная нагрузка на ноги (в результате занятий спортом, избыточного веса);
- Гормональные нарушения (во время беременности, при климаксе, сбоях цикла);
- Последствия травм стопы могут провоцировать развитие деформации.
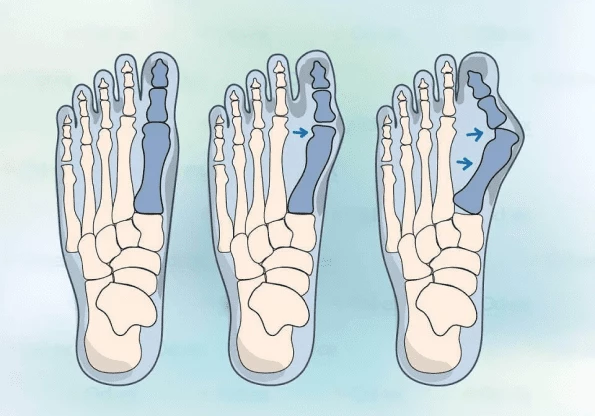
Симптомы вальгусной деформации
Выделяют 3 степени (легкая, средняя и тяжелая) вальгусной деформации, основываясь на такой параметр, как угол отклонения большого пальца от нормального положения.
На начальной стадии пациенты ощущают утомляемость при ходьбе, на стопе могут возникать натоптыши, мозоли, которые впоследствии становятся болезненными и воспаляются.
Затем появляется боль в суставах, первый палец отклоняется в сторону, образуется «шишка». Помимо первого, деформация затрагивает другие пальцы, которые становятся молоткообразными. Болевые ощущения усиливаются, беспокоят даже в покое.
Формируется бурсит, который может перейти в хроническую форму. Искривление затрагивает не только переднюю, но и заднюю часть стопы. Боль может отдавать в голеностоп. Если лечение отсутствует, перегружаются коленные и тазобедренные суставы, позвоночник.
Встречаются сложные случаи, когда вальгусная деформация сочетается с другими патологиями стопы, что требует применения специальных методов лечения.
Симптомы невромы Мортона
На начальной стадии, пока неврома имеет небольшие размеры, она практически не беспокоит. Боли и дискомфорт между пальцами возникают только при хождении в неудобной узкой обуви, снятие которой сразу приносит облегчение.
Увеличиваясь в размерах, неврома провоцирует ощущение присутствия постороннего предмета в обуви, сильные ноющие боли, онемение пальцев, жжение, возникающие после ходьбы или физических нагрузок.
У пациента изменяется походка, появляется вынужденная хромота из-за нарастания болевых ощущений (трудно наступать на больную ногу). Какие-либо внешние проявления болезни отсутствуют, но при пальпации области утолщения нерва боль усиливается.

Диагностика вальгусной деформации включает в себя осмотр травматолога-ортопеда и сбор анамнеза. Проводится рентгенография стопы в двух проекциях. Это дает возможность уточнить степень заболевания.
При диагностировании невромы Мортона пациента также в обязательном порядке осматривает врач и выполняет пальпацию болезненного участка. Могут назначаться УЗИ, рентген или МРТ.
Возможно проведение дополнительных инструментальных и лабораторных исследований для обнаружения сопутствующих патологий и перед оперативным лечением.
Возможными осложнениями при отсутствии своевременного лечения могут стать:
- Бурсит (воспаление синовиальных сумок суставов стопы);
- Артроз сустава первого пальца (разрушение хряща, костные разрастания, боли);
- Деформация других, помимо первого, суставов стопы;
- Поражение голеностопа, коленных, тазобедренных суставов, позвоночника;
- Изменение походки, патологическое укорочение ног и другие осложнения.
Консервативное лечение показано при начальной степени заболеваний. Оно может включать в себя подбор индивидуальных стелек, ношение ортопедической обуви, ортезов, физиотерапию, ЛФК, медикаментозную терапию для уменьшения боли и воспаления.
Операция – действенное лечение в запущенных случаях и при отсутствии эффекта консервативной терапии.
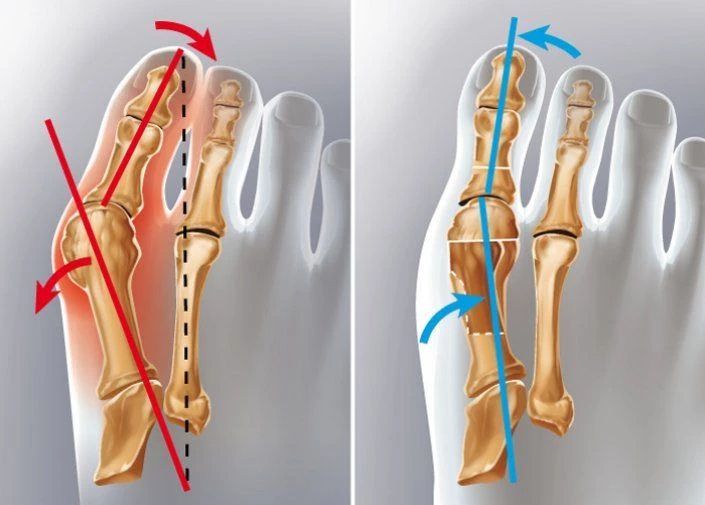
Хирургическое лечение вальгусной деформации
Метод лечения подбирается в зависимости от степени деформации, сопутствующих заболеваний, особенностей каждого конкретного случая.
Врачи Медицинского центра Елены Малышевой выполняют операции с использованием современных малотравматичных и классических методик. Устраняют деформации, воспаление, восстанавливают нормальную анатомию, функцию и вид стопы.
На начальных стадиях применяется щадящее малоинвазивное вмешательство. Это удаление костного нароста, операции на мягких тканях (мышцах, сухожилиях, суставной сумке) через небольшие проколы.
При средней и тяжелой степенях, наличии выраженных деформаций и симптоматики выполняется корригирующая остеотомия – высокотехнологичная реконструктивная коррекция. В ее основе – восстановление формы стопы за счет пересечения и смещения в новое положение плюсневых костей и фаланг пальцев по специальным методикам.
Существует несколько хирургических техник, оптимальный вариант или их комбинацию подбирает врач после тщательного обследования пациента. Это может быть метод Chevron, Scarf, проксимальная остеотомия и другие. Операция делается на одну или две стопы.
Современные методы хирургии позволяют в короткий срок устранить вальгусную деформацию стопы любой степени и сопутствующие нарушения, удалить «косточки» на ногах без госпитализации и длительного восстановления.
Рецидивы после операции крайне редки, риск повторного развития вальгусной деформации практически сведен к нулю при выполнении рекомендаций врача.
Могут назначаться противовоспалительные, антибактериальные препараты, первые три недели после операции накладываются фиксирующие повязки. На протяжении всего срока реабилитации пациенту необходимо посещать лечащего врача и выполнять его рекомендации.
- Регулярно проходить осмотры травматолога-ортопеда для выявления факторов риска (плоскостопие и др.);
- Носить удобную обувь с широким носком, не сдавливающую ноги, туфли на каблуке до 5 см;
- Применять индивидуальные ортопедические стельки;
- Соблюдать режим труда и отдыха, если работа связана с нагрузками на ноги.


